การศึกษาสภาพปัญหาและแนวทางการสอนการแปรงฟันสำหรับเด็กออทิสติก
DOI:
https://doi.org/10.14456/psruhss.2025.24คำสำคัญ:
การสอนการแปรงฟัน , เด็กออทิสติก , ทักษะการดำรงชีวิต , การมีส่วนร่วมของผู้ปกครองบทคัดย่อ
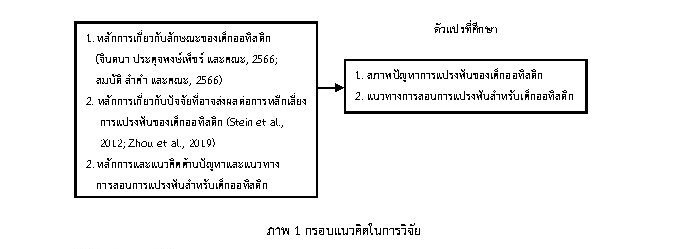
งานวิจัยนี้มีวัตถุประสงค์เพื่อศึกษาสภาพปัญหาและแนวทางการสอนการแปรงฟันสำหรับเด็กออทิสติก ประชากรเป็นผู้ปกครองเด็กออทิสติกช่วงอายุ 3 – 12 ปี ที่ประสบความสำเร็จในการสอนให้เด็กออทิสติกสามารถแปรงฟันได้และกำลังเข้ารับบริการในศูนย์การศึกษาพิเศษประจำจังหวัดในเขตภาคเหนือตอนล่าง จำนวน 73 คน เครื่องมือเป็นแบบสอบถามสภาพปัญหาและแนวทางการสอนการแปรงฟันสำหรับเด็กออทิสติกที่ได้พัฒนาจากผลการวิเคราะห์ข้อมูลการสัมภาษณ์ผู้ปกครอง และนำไปใช้ในการเก็บรวบรวมข้อมูลเชิงปริมาณ โดยใช้สถิติในการวิเคราะห์ ได้แก่ ค่าเฉลี่ย (μ) และค่าเบี่ยงเบนมาตรฐาน (σ) ผลการศึกษาพบว่า 1) สภาพปัญหาการแปรงฟันของเด็กออทิสติกโดยรวมอยู่ในระดับปานกลาง โดยพบว่าความผิดปกติของการประมวลผลทางประสาทสัมผัสต่อสิ่งกระตุ้นในช่องปากเป็นปัญหาอยู่ในลำดับสูงที่สุด รองลงมาคือปัญหาพฤติกรรมต่อต้านหรือก้าวร้าวขณะแปรงฟัน และความบกพร่องการประสานการเคลื่อนไหวแขนและมือในการจับแปรงฟันเป็นลำดับสุดท้าย 2) ด้านแนวทางการสอนการแปรงฟันสำหรับเด็กออทิสติก โดยรวมอยู่ในระดับมาก โดยการสนับสนุนจากผู้ปกครองหรือผู้ดูแลอย่างต่อเนื่องในชีวิตประจำวันเป็นแนวทางที่สำคัญที่สุด รองลงมาคือการใช้เทคนิคการลดสิ่งกระตุ้นที่เป็นการสร้างลำดับขั้นตอนแบบค่อยเป็นค่อยไป และการพัฒนาทักษะการเข้าใจภาษาและการสื่อสารเพื่อให้เด็กเข้าใจคำสั่งควบคู่การปฏิบัติอย่างเป็นขั้นตอนเป็นลำดับสุดท้าย
เอกสารอ้างอิง
จินตนา ประดุจพงษ์เพ็ชร์, ศิริวิมล ใจงาม, สลักจิต ตรีรณโอภาส, สุวพัชร์ ช่างพินิจ และอนุชา ภูมิสิทธิพร. (2566). การศึกษาสภาพปัญหาพฤติกรรมของเด็กออทิสติก รูปแบบการอบรมเลี้ยงดูแลความต้องการของผู้ปกครองในการจัดการพฤติกรรมของเด็กออทิสติกในเขตภาคเหนือตอนล่าง. วารสารมนุษยศาสตร์และสังคมศาสตร์ มหาวิทยาลัยราชภัฏพิบูลสงคราม, 17(2), 622–637. https://doi.org/10.14456/psruhss.2023.44
เจริญชัย ศรีพันธ์ชาติ. (2567). การฝึกแปรงฟันโดยใช้ภาพนิทานสำหรับนักเรียนที่มีภาวะออทิซึม. วารสารวิชาการและวิจัย มหาวิทยาลัยภาคตะวันออกเฉียงเหนือ, 14(1), 286–294. https://so04.tci-thaijo.org/index.php/neuarj/article/view/267861
ทัศนา ฤทธิกุล, พัชราภรณ์ กาวิละ, น้ำผึ้ง รัตนพิบูลย์, กรวิภา วุฒิจูรีพันธุ์, วิสเพ็ญ กิจธเนศ, สุทธิกานต์ กันตี, ภาวิณี วรรณศรี และเดชา ทําดี. (2564). การศึกษาผลการใช้สื่อภาพกระบวนการแปรงฟันในการช่วยสื่อสารกระบวนการแปรงฟันแก่เด็กที่มีความต้องการพิเศษโดยผู้ปกครองที่บ้านโรงเรียนวัดช่างเคี่ยน จ.เชียงใหม่. วารสารวิชาการสุขภาพภาคเหนือ, 9(1), 161-175.
บุญชม ศรีสะอาด. (2554). การวิจัยเบื้องต้น (พิมพ์ครั้งที่ 9). กรุงเทพฯ: สุวีริยาสาส์น.
สมบัติ ลำคำ, สุวพัชร์ ช่างพินิจ, ไพวรรณ สุดวรรค์, อนุชา ภูมิสิทธิพร และศิริวิมล ใจงาม. (2566). การศึกษาสภาพปัญหา แนวทาง และความต้องการจัดการปัญหาพฤติกรรมซ้ำ ๆ ของเด็กออทิสติก. วารสารมนุษยศาสตร์และสังคมศาสตร์ มหาวิทยาลัยราชภัฏพิบูลสงคราม, 17(2), 604–621. https://doi.org/10.14456/psruhss.2023.43
Al-Batayneh, O. B., Nazer, T. S., Khader, Y. S., & Owais, A. I. (2020). Effectiveness of a tooth-brushing programme using the picture exchange communication system (PECS) on gingival health of children with autism spectrum disorders. European archives of paediatric dentistry, 21(2), 277-283. https://doi.org/10.1007/s40368-019-00485-x
AlHammad, K. A. S., Hesham, A. M., Zakria, M., Alghazi, M., Jobeir, A., AlDhalaan, R. M., ... & Mosadomi, H. (2020). Challenges of autism spectrum disorders families towards oral health care in Kingdom of Saudi Arabia. Pesquisa Brasileira em Odontopediatria e Clínica Integrada, 20, e5178. https://doi.org/10.1590/pboci.2020.046
Bishop, M. R., Kenzer, A. L., Coffman, C. M., Tarbox, C. M., Tarbox, J., & Lanagan, T. M. (2013). Using stimulus fading without escape extinction to increase compliance with toothbrushing in children with autism. Research in autism spectrum disorders, 7(6), 680-686. https://doi.org/10.1016/j.rasd.2013.02.004
DeVon, H. A., Block, M. E., Moyle‐Wright, P., Ernst, D. M., Hayden, S. J., Lazzara, D. J., ... & Kostas‐Polston, E. (2007). A psychometric toolbox for testing validity and reliability. Journal of Nursing scholarship, 39(2), 155-164. https://doi.org/10.1111/j.1547-5069.2007.00161.x
Doichinova, L., Gateva, N., & Hristov, K. (2019). Oral hygiene education of special needs children. Part 1: children with autism spectrum disorder. Biotechnology & Biotechnological Equipment, 33(1), 748-755. https://doi.org/10.1080/13102818.2019.1615846
Floríndez, L. I., Como, D. H., Floríndez, D. C., Floríndez, F. M., Law, E., Polido, J. C., & Cermak, S. A. (2022). Toothbrushing and oral care activities of autistic and non-autistic latino children. Children, 9(5), 741. https://doi.org/10.3390/children9050741
France, K., Urquhart, O., Ko, E., Gomez, J., Ryan, M., Hernandez, M., ... & Wolff, M. S. (2024). A pilot study exploring caregivers’ experiences related to the use of a smart toothbrush by children with autism spectrum disorder. Children, 11(4), 460. https://doi.org/10.3390/children11040460
Hadi, S., Djuliawanti, M., Marjianto, A., & Jumriani, J. (2022). Appropriate learning methods for autistic children in improving tooth brushing skills: A review. International Journal of Advanced Health Science and Technology, 2(2), 122-129. https://doi.org/10.35882/ijahst.v2i2.12
Hannant, P., Tavassoli, T. & Cassidy, S. (2016). The role of sensorimotor difficulties in autism spectrum conditions. Frontiers in Neurology, 7(124), 1-11. https://doi.org/10.3389/fneur.2016.00124
Huang, J., Du, C., Liu, J., & Tan, G. (2020). Meta-analysis on intervention effects of physical activities on children and adolescents with autism. International journal of environmental research and public health, 17(6), 1950. https://doi.org/10.3390/ijerph17061950
Khrautieo, T., Srimaneekarn, N., Rirattanapong, P., & Smutkeeree, A. (2020). Association of sensory sensitivities and toothbrushing cooperation in autism spectrum disorder. International journal of paediatric dentistry, 30(4), 505-513. https://doi.org/10.1111/ipd.12623
King’s College Hospital. (2022). Mouth care for people with autism. http://www.kch.nhs.uk
Larasati, R., Kusuma, I. G. A., & Ahmad, A. B. (2022). Oral Health Assessment of Children with Autism Spectrum Disorder: Literature Review. International Journal of Advanced Health Science and Technology, 2(3), 175-182. https://doi.org/10.35882/ijahst.v2i3.8
Lopez Cazaux, S., Lefer, G., Rouches, A., & Bourdon, P. (2019). Toothbrushing training programme using an iPad® for children and adolescents with autism. European Archives of Paediatric Dentistry, 20(3), 277-284.
Mah, R. M. F., Rahman, N. A., Adnan, M. M., & Zakaria, N. (2023). Effectiveness of" Oral Health Care for Children with Autism Spectrum Disorder Module" in Improving Tooth-Brushing Practice among Children with Autism Spectrum Disorder in Hospital Universiti Sains Malaysia. Malaysian Journal of Medicine & Health Sciences, 19(1), 71-79.
Mahajan, A., Anand, S., Awinashe, V., Devanna, R., Alessa, N., & Babaji, P. (2023). Evaluation of visual pedagogy teaching method for improving oral hygiene practice in children with Autism: An interventional study. Journal of Education and Health Promotion, 12(1), 223. 10.4103/jehp.jehp_259_23
Neff, A. M. (2024). Sensory Overload & Tooth Brushing: 15+ of the Best Tips. Neurodivergent insights. https://neurodivergentinsights.com/blog/category
Othman, A., & Kamarudin, F. N. (2011). Disability learning tool: Brushing-teeth using music for autism. In EDULEARN11 Proceedings (pp. 354-363). IATED. Barcelona: Universiti Teknikal Melaka Malaysia.
Pawar, M., Kasuhal, D., Kakti, A., Alshammari, F., Alshammari, M. F., Dixit, S., & Alibrahim, W. Y. (2022). Manual and powered toothbrushing effectiveness on autistic children's oral hygiene status. Journal of Pharmacy and Bioallied Sciences, 14(Suppl 1), S837-S840.
Piraneh, H., Gholami, M., Sargeran, K., & Shamshiri, A. R. (2023). Social story based toothbrushing education versus Video-Modeling based toothbrushing training on oral hygiene status among male students aged 7–15 years old with autism spectrum disorders in tehran, iran: A Quasi-Randomized controlled trial. Journal of autism and developmental disorders, 53(10), 3813-3824.
Raulston, T. J., & Machalicek, W. (2018). Early intervention for repetitive behavior in autism spectrum disorder: A conceptual model. Journal of Developmental and Physical Disabilities, 30(1), 89-109.
Sallam, M. S., Badr, S. B., & Rashed, M. A. (2013). Effectiveness of audiovisual modeling on the behavioral change toward oral and dental care in children with autism. Indian Journal of Dentistry, 4(4), 184-190. https://doi.org/10.1016/j.ijd.2013.02.002
Sami, W., Ahmad, M. S., Shaik, R. A., Miraj, M., Ahmad, S., & Molla, M. H. (2023). Oral health statuses of children and young adults with autism spectrum disorder: an umbrella review. Journal of Clinical Medicine, 13(1), 59. https://doi.org/10.3390/jcm13010059
Santosh, A., Kakade, A., Mali, S., Takate, V., Deshmukh, B., & Juneja, A. (2021). Oral health assessment of children with autism spectrum disorder in special schools. International journal of clinical pediatric dentistry, 14(4), 548–553. https://doi.org/10.5005/jp-journals-10005-1972
Stein, L. I., Polido, J. C., & Cermak, S. A. (2012). Oral care and sensory concerns in autism. The American Journal of Occupational Therapy, 66(5), e73-e76. https://doi.org/10.5014/ajot.2012.004085
Sullivan, M. O., Gallagher, L., & Heron, E. A. (2019). Gaining insights into aggressive behaviour in autism spectrum disorder using latent profile analysis. Journal of Autism and Developmental Disorders, 49(10), 4209-4218.
Weitlauf, A. S., Sathe, N., McPheeters, M. L., & Warren, Z. E. (2017). Interventions targeting sensory challenges in autism spectrum disorder: a systematic review. Pediatrics, 139(6), e20170347.
Welsh, P., Rodgers, J., & Honey, E. (2019). Teachers' perceptions of Restricted and Repetitive Behaviours (RRBs) in children with ASD: Attributions, confidence and emotional response. Research in developmental disabilities, 89, 29-40. https://doi.org/10.1016/j.ridd.2019.01.009
Wuang, Y. P., Huang, C. L., & Tsai, H. Y. (2020). Sensory integration and perceptual-motor profiles in school-aged children with autistic spectrum disorder. Neuropsychiatric Disease and Treatment, 16, 1661–1673. https://doi.org/10.2147/NDT.S253337
Wuang, Y., Huang, C., & Tsai, H. (2020). Sensory integration and perceptual-motor profiles in school-aged children with autistic spectrum disorder. Neuropsychiatric Disease and Treatment, 16(1), 1661–1673.
Zarafshan, H., Salmanian, M., Aghamohammadi, S., Mohammadi, M. R., & Mostafavi, S. A. (2017). Effectiveness of non-pharmacological interventions on stereotyped and repetitive behaviors of preschool children with autism: a systematic review. Basic and Clinical Neuroscience, 8(2), 95-104.
Zarafshan, H., Salmanian, M., Aghamohammadi, S., Mohammadi, M. R., & Mostafavi, S. A. (2017). Effectiveness of non-pharmacological interventions on stereotyped and repetitive behaviors of pre-school children with autism: a systematic review. Basic and clinical neuroscience, 8(2), 95–103. https://doi.org/10.18869/nirp.bcn.8.2.95
Zhou, N., Wong, H. M., & McGrath, C. (2019). Oral health and associated factors among preschool children with special healthcare needs. Oral diseases, 25(4), 1221-1228. https://doi.org/10.1111/odi.13057
Zhou, N., Wong, H. M., & McGrath, C. (2020). Efficacy of social story intervention in training toothbrushing skills among special‐care children with and without autism. Autism Research, 13(4), 666-674. https://doi.org/10.1002/aur.2256
ดาวน์โหลด
เผยแพร่แล้ว
รูปแบบการอ้างอิง
ฉบับ
ประเภทบทความ
สัญญาอนุญาต
ลิขสิทธิ์ (c) 2025 วารสารมนุษยศาสตร์และสังคมศาสตร์ มหาวิทยาลัยราชภัฏพิบูลสงคราม

อนุญาตภายใต้เงื่อนไข Creative Commons Attribution-NonCommercial-NoDerivatives 4.0 International License.
บทความหรือข้อคิดเห็นใดใดที่ปรากฏในวารสารมนุษยศาสตร์และสังคมศาสตร์ มหาวิทยาลัยราชภัฏพิบูลสงครามเป็นวรรณกรรมของผู้เขียน ซึ่งบรรณาธิการไม่จำเป็นต้องเห็นด้วย บทความที่ได้รับการตีพิมพ์เป็นลิขสิทธิ์ของวารสารมนุษยศาสตร์และสังคมศาสตร์ มหาวิทยาลัยราชภัฏพิบูลสงคราม








